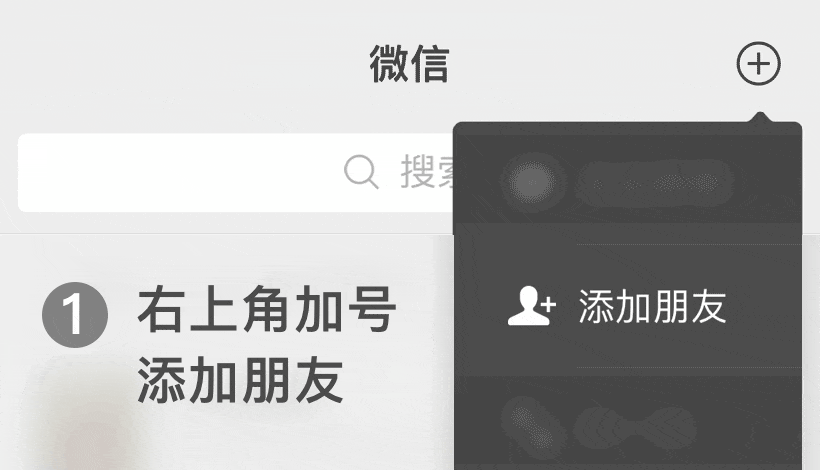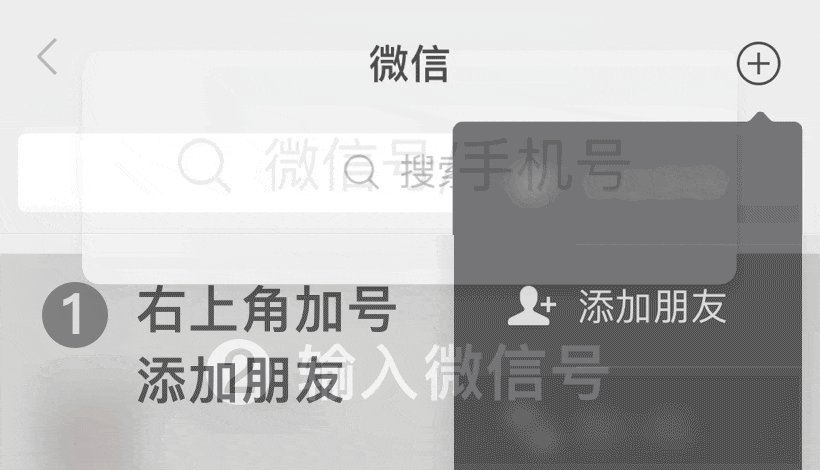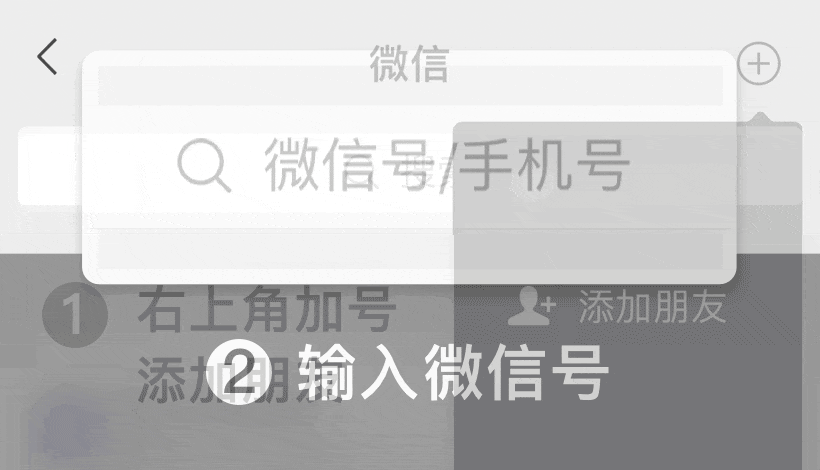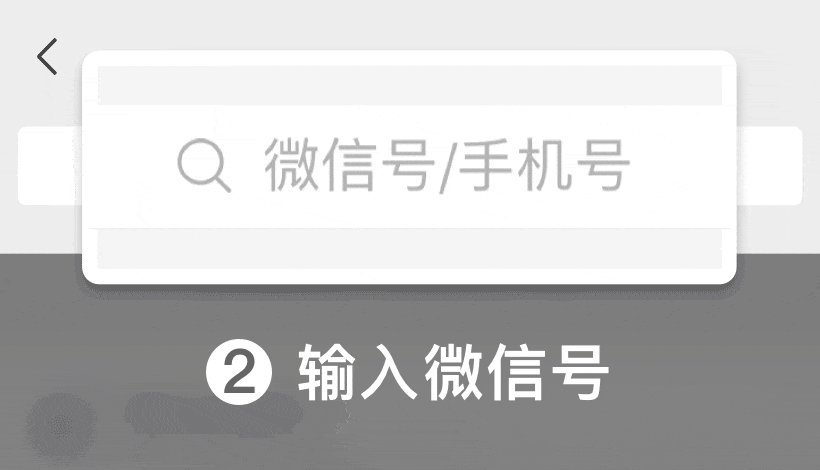
医院不是越大越好,分院越多越好,关键看有没有好专家!
2025-08-26 175已读
医院不是越大越好,分院越多越好,关键看有没有好专家!
好专家是人间稀有物种,他的成器不仅仅是勤劳的结果,也不仅仅是名牌大学培养的结果,关键要有一颗慈悲的爱心、有悟性的心智和一双灵动的双手。
这三点不同时具备(即充分必要条件),要成为一个好专家都是空谈!
什么是好专家呢?肯定是能够精准熟练治疗病人疾病,有很多信服他医术和医德的人。
没有病人信服,没有医德,肯定不是好专家。
规模扩张的退潮:医疗体系“既要又要”时代的终结-4
大型医院“一院多区”的版图扩张,曾被视为医疗体系规模化发展的标杆。在资源集中、政策宽松的背景下,决策者们既想通过规模效应摊薄成本、抢占市场,又想借助多院区布局提升区域影响力,这种“既要规模又要效益,既要扩张又要安全”的模式一度顺风顺水。然而,随着国家政策对公立医院扩张的刚性约束收紧,以及医疗资源均衡化战略的深化,除纳入区域医疗中心规划的少数医院外,多数自行扩张的多院区模式正面临“退潮”,那个“什么都想要”的时代正在走向终结。
一、规模扩张的逻辑:从“红利驱动”到“矛盾累积”
大型医院的多院区扩张,最初依托的是一套看似完美的“规模红利”逻辑。在医疗资源供需失衡的背景下,总院通过输出品牌、技术和管理,在新城区、远郊区复制分院,既能分流患者缓解总院压力,又能通过扩大服务半径获得更多医保支付和地方政府的土地、财政支持。这种模式在短期内确实显现出成效:某省级三甲医院通过5年扩张,床位从3000张增至8000张,年营收翻番,成为区域内的“医疗巨无霸”。
决策者的积极性背后,是“多赢”的预期:对医院而言,规模扩大意味着话语权提升,能争取更多政策倾斜;对地方政府而言,引进大型医院分院可拉动区域配套价值,缓解民生焦虑;对患者而言,理论上能就近享受优质医疗资源。这种“既要扩张速度,又要覆盖广度;既要品牌效应,又要短期收益”的思维,推动着多院区版图快速铺开。
但规模的边界很快显现。当分院数量突破临界点,“规模不经济”开始反噬:总院对分院的管理半径拉长,质控标准难以统一;医生跨区出诊导致精力分散,医疗质量隐性下滑;新院区前期投入巨大,而患者流量未达预期,运营成本居高不下。某东部城市三甲医院数据显示,其3个新建分院中,有2个连续3年亏损,每年需总院补贴超亿元,反而拖累了整体效益。此时,“既要规模又要利润”的平衡已难以为继。
二、政策转向:从“放任扩张”到“刚性约束”
多院区模式的真正转折点,来自国家层面对公立医院发展逻辑的重塑。近年来,一系列政策信号清晰传递出“控规模、提质量、强均衡”的导向:
2021年,国家卫健委明确要求“从严控制公立医院床位规模和建设标准”,严禁公立医院举债新建院区;2022年,《区域医疗中心建设试点工作方案》进一步细化,只有纳入国家或省级区域医疗中心规划的医院,才能获得专项财政支持和政策倾斜;2023年,医保支付方式改革深化,DRG/DIP付费从“按项目付费”转向“按价值付费”,盲目扩张导致的成本失控将直接影响医院收益。
政策的逻辑很明确:医疗资源不能再通过“跑马圈地”式扩张集中,而应通过区域协同实现均衡配置。那些未被纳入区域中心规划、仅凭自身意愿扩张的医院,正面临“三重收紧”:一是财政补贴取消,地方政府不再为非规划内的分院提供土地优惠和运营补贴;二是融资渠道收窄,公立医院举债扩张被严格限制,自行投资新建院区的资金链承压;三是医保倾斜消失,新院区若无法达到区域功能定位要求,将难以获得医保资源倾斜,患者吸引力进一步下降。
某中部省份的案例颇具代表性:当地一家三甲医院未纳入省级区域中心名单,却自行投资20亿元新建分院,因缺乏政策支持,开业后门诊量仅为预期的三成,医保支付额度被严格限制,不到两年便因资金链断裂陷入停摆。这印证了一个现实:脱离政策导向的自行扩张,已成为高风险行为。

三、“既要又要”的终结:医疗体系进入“取舍时代”
政策的刚性约束,本质上是在倒逼医疗体系告别“贪大求全”的思维。过去那种“既要规模扩张的面子,又要经济效益的里子;既要政府支持的红利,又要自主扩张的自由”的模式,之所以难以为继,核心在于其违背了医疗资源配置的底层逻辑——医疗的本质是“质”的均衡,而非“量”的堆砌。
未来的分化已清晰可见:
•被纳入区域医疗中心规划的医院,将获得政策、资金、人才的定向支持,其分院建设将围绕“疏解核心区压力、辐射薄弱区域”的功能展开,走“精准扩张”之路。例如,北京天坛医院雄安院区、上海瑞金医院舟山分院,均依托区域中心定位,获得专项补贴和跨区域资源调配权,实现了“建一个成一个”。
•自行扩张的医院,则需面对“无补贴、高成本、低流量”的困境。要么收缩战线,关闭亏损分院;要么转型自救,通过引入社会资本、聚焦特色专科等方式降低运营压力,但这条路注定艰难——社会资本对回报的要求与公立医院的公益属性存在天然张力,而特色专科建设需要长期投入,难以短期见效。
这种分化背后,是医疗体系发展逻辑的根本转变:从“规模优先”转向“价值优先”,从“单体扩张”转向“协同网络”,从“政府兜底”转向“权责对等”。医院决策者必须学会“取舍”:要么聚焦区域中心的功能定位,在政策框架内做精做专;要么放弃盲目扩张,深耕总院的内涵建设,提升现有资源的利用效率。
四、从“扩张时代”到“深耕时代”
大型医院多院区模式的退潮,并非医疗体系的收缩,而是一场理性的“洗牌”。当政策的“紧箍咒”收紧,当市场的“试金石”显效,那些依赖“既要又要”逻辑生存的扩张模式,终将被更可持续的发展路径取代。
未来的医疗竞争,不再是床位数量的比拼,而是诊疗质量的较量;不再是版图大小的竞赛,而是区域协同的效能。对医院而言,与其在“规模扩张”的迷途上挣扎,不如回归医疗本质,在人才培养、技术创新、流程优化上下功夫——这或许才是穿越周期的真正底气。医疗体系的成熟,从来不是靠“什么都想要”的贪婪,而是靠“该舍什么、该守什么”的清醒。
- 上一篇:回望来路,初心如故
- 下一篇:“笨拙”亦有光,“一根筋”求精